糖尿病とは、インスリンの作用が十分でないため血液中のブドウ糖(血糖)が有効に使われず、血糖値が高い状態が続く病気です。
私たちは食事からエネルギーとなるたんぱく質、脂質、炭水化物といった栄養素を取り入れていますが、炭水化物を消化するとそのほとんどがブドウ糖となり血液の中に入ります。
健康な人の場合、食後に血糖値の上がりやすい状態にあってもインスリンの働きでブドウ糖をコントロールし血糖値を上がりにくくしますが、インスリンの働きが悪いとブドウ糖はそのまま血液中にとどまり、高血糖の状態になります。

糖尿病ってどんな病気?
糖尿病とは、インスリンの作用が十分でないため血液中のブドウ糖(血糖)が有効に使われず、血糖値が高い状態が続く病気です。
私たちは食事からエネルギーとなるたんぱく質、脂質、炭水化物といった栄養素を取り入れていますが、炭水化物を消化するとそのほとんどがブドウ糖となり血液の中に入ります。
健康な人の場合、食後に血糖値の上がりやすい状態にあってもインスリンの働きでブドウ糖をコントロールし血糖値を上がりにくくしますが、インスリンの働きが悪いとブドウ糖はそのまま血液中にとどまり、高血糖の状態になります。
糖尿病は1型糖尿病、2型糖尿病、その他の病気を起因とする糖尿病、妊娠糖尿病の4つに分類されます。
といった生活習慣と密に関係します。
その他の病気を起因とする糖尿病は、膵臓や肝臓、内分泌系の疾患がもととなって糖尿病を発症するもので、機序となる疾患の治療が優先されます。
妊娠糖尿病は妊娠をきっかけに発症するもので、多くの場合は妊娠が終われば血糖値も安定してきます。
糖尿病の有無を知るには、血液検査の項目の中のグリコヘモグロビン値(HbA1c)の数値に注目してみてください。HbA1cが6.0~6.4%であれば糖尿病の可能性が否定できず、6.5%以上であれば糖尿病が強く疑われるため、ブドウ糖負荷試験などが必要になります。ブドウ糖負荷検査では、甘い試薬を飲みその後30分おきに血液検査をし、2時間後の血糖値を診て糖尿病かどうかを判断していきます。
また、血糖値が180mg/dlを超えると尿糖が高くなり血糖の数値が上がってくるので、尿糖の検査も糖尿病を見つけるには有力な検査になります。
通常、健康診断では空腹時の血糖値を測定しますが、糖尿病の初期段階では食後の高血糖のほうが起こりやすいため、健診だけでは見つかりにくいこともあります。糖尿病は家族歴が大きく影響するため、家族に糖尿病の人がいる場合はHbA1cが正常でも血糖値が高めであれば、精密検査をお勧めします。
喉が異常に渇く、なんとなくだるい、いつも通りの食事量なのに体重が減るなどの症状がありますが、これらの自覚症状は糖尿病がかなり進んだ状態でのことで、最初の段階では無自覚・無症状です。
糖尿病の有無は採血でしかわからないため、健康診断で異常があった場合は、必ず糖尿病専門の医療機関を受診しましょう。
糖尿病で一番困るのは合併症ですが、自覚症状がないため受診が遅れ、気づいたときには取り返しがつかないということもあるため、健康診断の結果は放置せず、医療機関を受診しましょう。
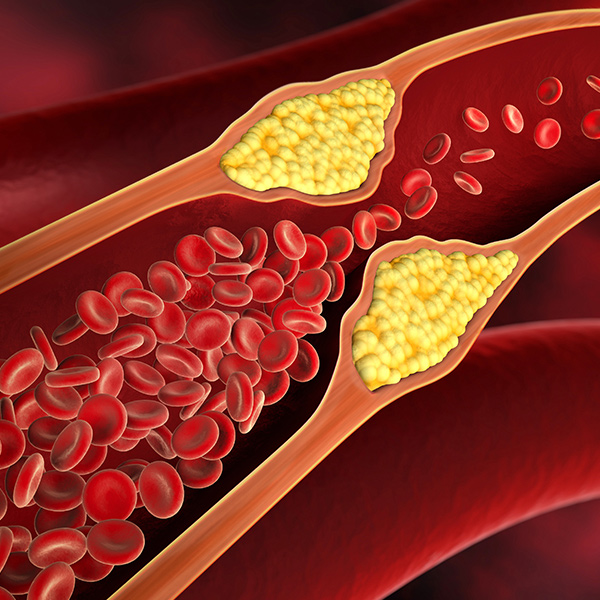
高血糖の状態が続くと動脈硬化が進みます。健康であっても年齢とともに血管は衰えていきますが、そのスピードを早めている状態です。自覚症状なく少しずつ血管が錆びていくようなイメージで、血管が硬くなって血液が流れにくくなったり血管が詰まったりすることで、脳梗塞や閉塞性動脈硬化症など重大な病気の原因にもなります。
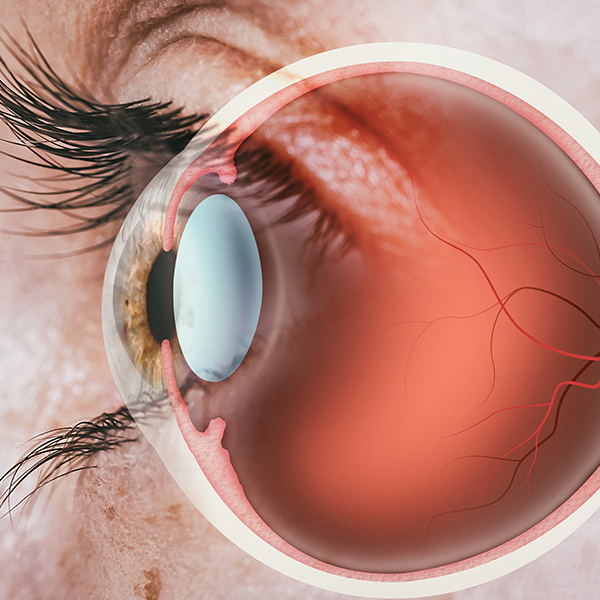
糖尿病が原因で目の網膜がダメージを受ける病気です。ちょっと見にくいかなと思ったら出血してかなり進んでいたり、視力が1.5あっても発症していたりすることもあるため、視力や見え方で判断せず、糖尿病と診断されたら、年に1度は必ず眼科で網膜の状態をチェックしてもらいましょう。
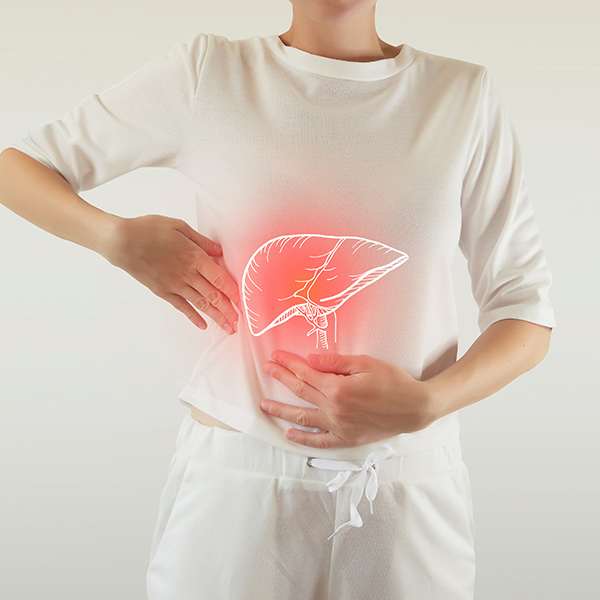
糖尿病性腎症は、糖尿病によって高血糖が持続することで血液を濾過する細い血管が障害を起こし腎臓の働きが悪くなる病気です。糖尿病性腎症の進行度は、尿中に漏れ出るたんぱく質である尿中微量アルブミンと腎臓の動きを表すeGFRの両方を測定し決定します。

足のしびれや、がんや認知症の認知症のリスクの上昇するほか、糖尿病ではないものの血糖値の高い「境界型糖尿病」の段階から老化を加速させる可能性もあるといわれています。

腹八分目といってもその比重は人それぞれです。そこで重要なのが管理栄養士による栄養指導です。ご飯は何グラム、たんぱく質はどれくらい取るといったように、食事内容を具体的に話し合いバランスの良い食事を心がけましょう。緩やかな糖質制限や食べ方も重要で、野菜、肉や魚、最後に糖質を取るように意識しましょう。
注意したいのはハイカロリーなお菓子や清涼飲料水で、野菜ジュースも糖分が多いため避けたい食品の一つです。一方で、食事は人生の楽しみの一つ。ストレスを抱えすぎないように主治医と相談の上、血糖値や全身の健康状態を見ながら取り組むことが大切です。

最も適しているのは有酸素運動で、ウォーキングや軽いジョギングはけがも少なくお勧めです。理想はウォーキングで1万歩ですが、糖尿病は肥満体型の人も多く頑張りすぎると膝や関節を痛めてしまうため、少しずつ無理のない範囲でやりましょう。
2、3日休んでも続けることが大切です。
忙しくて運動の時間が取れない人は、通勤時に1駅歩く、エスカレーターではなく階段を登るというように日常の中で歩くことを意識してください。20分〜30分間運動をしなくては意味がないからと何もやらないよりは、1分でも2分でもけがに注意してできることから始めましょう。
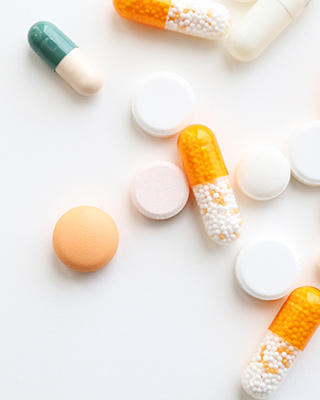
食事や運動だけでは血糖値のコントロールがうまくいかない場合は、経口薬による治療を開始します。糖尿病治療薬は年々進化しており、豊富な薬剤の中から体型や病態、合併症に合わせて選択していきます。日本では約10年ぶりに登場した新しい薬であるDPP-4阻害剤が多く使用されています。血糖値に応じてインスリン分泌を調整するので低血糖を起こしにくく、体重を増やしにくいのが特徴です。
薬は必ずしも一生飲み続けなければならないのではなく、あくまで補助的なもので、血糖値が正常値に近づけば止めることもできます。

経口薬の治療では血糖値を下げるのが難しいときはインスリンを注射することになります。 インスリンは基本的にはペン型の注射器を使った自己注射になりますが、ご高齢の人や認知症の人などご自身での注射が難しい場合はご家族にお願いしています。針は髪の毛ほどの細さで痛みはほぼありません。また、インスリンではなくGLP-1というホルモンを補うGLP-1受容体作動薬という注射剤や、1型糖尿病の人を中心に用いる持続的に体内に注入するインスリンポンプ療法もあります。 2型糖尿病であれば血糖値が下がってきたら経口剤へと移行することも可能です。
1975年に糖尿病専門の外来を開設して以来、杉並区の糖尿病治療の基幹病院の一つとして、現在、毎月1000人(2021年4月~2022年3月平均)の患者さんの診療を行っています。
1990年には全国でも早期に糖尿病の教育施設となりました。治療薬も大学病院並みに豊富にそろえ、先端の治療を含む専門治療を行うほか、専門医の育成、講演活動にも力を入れています。
当院では、血糖値だけに注目するのではなく、動脈硬化を促進する因子である高血圧や高脂血症、がんなどほかの病気を発症していないか全身を総合的に診療しています。
健康診断から、医師や糖尿病療養指導を行える看護師、管理栄養士、薬剤師、理学療法士によるきめ細かな糖尿病のコントロール、循環器内科や眼科との連携による合併症の予防、認知症のある糖尿病患者さんに対する訪問診療や療養病棟での継続したフォローまで一貫した糖尿病治療を行っています。
糖尿病治療は日々進歩し治療の選択肢が増えています。今は無病息災ではなく一病息災の時代。
糖尿病があってもきちんとコントロールしていくために、早く見つけて早く治療を開始することが大切です。血糖値が高いのは患者さんのせいではなく、今の治療が合っていないからかもしれません。
複雑な治療を単純化するなど、さまざまな工夫をして患者さんそれぞれを良い方向へ導いていきますので、一緒にどうすれば良いかを考えていきましょう。
糖尿病は一度発症すると一生付き合っていくことになる病気です。
継続して受診していただく必要があるため、受診しやすい環境を作ることも大切です。
当院は地域密着の病院として、これまで地域の糖尿病の患者さんをたくさん診てきました。地域にお住いで健診結果が悪かった、家族に糖尿病の患者さんがいるという人はぜひ気軽に健診結果を持ってお越しいただければと思います。
また専門病院として、地域の開業医の先生からのご紹介も多数お受けしています。
難しい症状の患者さんがいらっしゃいましたら、ご相談ください。